Qu'est-ce qu'un prolapsus ?
Le prolapsus touche, en France, entre 30 à 50 % des femmes de tous âges. Plus communément appelée descente d’organes, cette pathologie courante peut occasionner troubles invalidants, gênes et inconfort dans les activités quotidiennes.
Parce qu'il touche à la sphère intime, le prolapsus reste encore tabou et peu de femmes osent en parler à leur médecin... Ce qui est bien dommage, car bien que bénigne, la descente d’organe nécessite un traitement adapté, aussi simple à mettre en place que la rééducation périnéale et/ou le port d’un pessaire. Quant à la chirurgie, elle peut tout à fait être évitée lorsque le problème de prolapsus est pris en charge dès les premiers symptômes.
Le prolapsus génital (ou génito-urinaire), c’est quoi ?
Le prolapsus génital, ou descente d’organe, correspond au déplacement anormal vers le bas d’un ou plusieurs organes (vessie, urètre, utérus, rectum, intestin) avec parfois extériorisation à travers la vulve. Ces organes sont censés rester en place dans le petit bassin, soutenus par le plancher pelvien constitué de muscles, de ligaments et de fascias. Lorsque les muscles du périnée sont affaiblis car l’élasticité des tissus est altérée, les organes (vessie à l’avant, utérus et vagin au milieu, rectum à l’arrière du petit bassin) s’affaissent, chutent dans la cavité vaginale, appuyant et déformant la paroi. Ils peuvent aussi glisser hors du vagin.
Ce trouble gynécologique est très courant et il ne faut pas en avoir honte. Au contraire, plus le prolapsus est pris en charge rapidement et plus les chances de soulager les troubles « naturellement », en évitant la chirurgie, sont grandes. Rééducation périnéale et port de pessaire sont maintenant des traitements tout à fait indiqués et reconnus pour vous aider à vivre avec une descente d'organe, qu'il soit permanent ou provisoire. Alors... Mesdames, n’hésitez pas à en parler à votre médecin, à votre gynécologue ou à votre sage-femme !
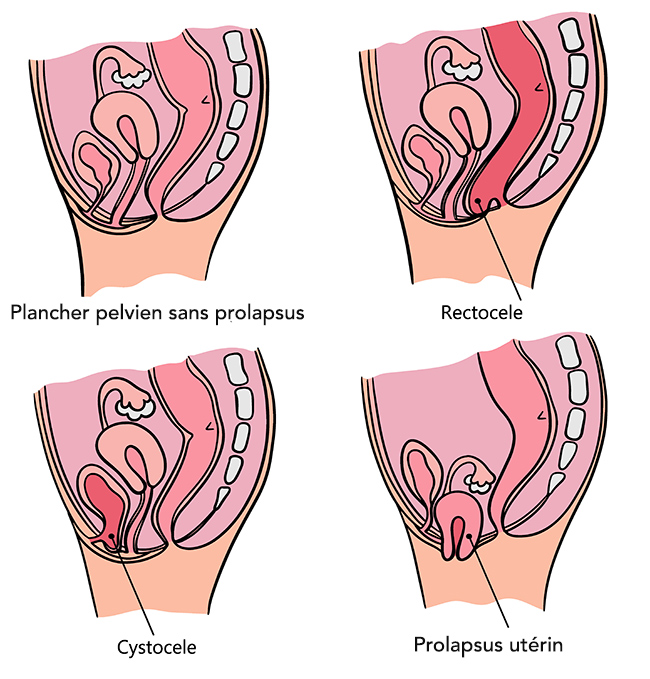
Les différents types de prolapsus
Les prolapsus diffèrent selon l’organe qui s’affaisse dans le petit bassin. Les plus courants sont :
- La cystocèle ou prolapsus de la vessie : c’est la descente partielle ou intégrale de la vessie dans la paroi antérieure du vagin. Ce prolapsus est fréquemment accompagné d’incontinence à l’effort.
- L’urétrocèle : c’est la descente de l’urètre dans le vagin. Elle est souvent associée à une cystocèle.
- L'hystérocèle ou prolapsus utérin : c’est l’utérus qui descend dans le vagin. Il peut entraîner la chute de la vessie et du rectum, voire des intestins, hors du vagin.
- La rectocèle ou prolapsus du rectum : c’est lorsque le rectum descend dans la paroi antérieure du vagin. La rectocèle est assez rare.
- L’entérocèle ou prolapsus de l’intestin : l’intestin appuie sur la paroi antérieure du vagin. Il est souvent associé au prolapsus vaginal.
- Le prolapsus (du dôme) vaginal : après une ablation de l’utérus (hystérectomie), la partie supérieure du vagin peut descendre.
- La trachélocèle : c’est la descente du col de l’utérus après une hystérectomie subtotale (c’est-à-dire une ablation de l’utérus où le col reste en place).
On parle de colpocèle lorsque l’organe qui s’affaisse appuie sur la paroi antérieure ou postérieure du vagin. Il peut s’agir de colpocèle antérieure (lorsque la vessie descend, par exemple) ou de colpocèle postérieure (lorsque c’est le rectum qui gêne).
Si c'est la paroi intestinale (rectum, partie du côlon) qui passe, en totalité ou partiellement, à travers l’anus, on parle de prolapsus anal ou rectal.
Les différents stades de prolapsus génitaux sont :
- Stade 0 : aucune descente d'organe
- Stade 1 (1er degré) : le prolapsus est bombant dans la cavité vaginale.
- Stade 2 (2e degré) : le prolapsus est à l’entrée du vagin et affleure la vulve.
- Stade 3 (3e degré) : le prolapsus dépasse la vulve, il est visible à l’extérieur du vagin.
- Stade 4 (4e degré) : le prolapsus extériosé, c’est-à-dire que l’organe est entièrement en dehors du vagin.
Quelles en sont les causes ?
Les causes sont variables et sont la plupart du temps liées au relâchement des muscles et des ligaments du périnée. Les prolapsus sont, en général, dus :
- aux grossesses multiples,
- aux accouchements difficiles et/ou de gros bébés (4 kg),
- aux poussées importantes et répétitives vers le bas lors des efforts de la vie courante lors :
- de certains exercices sportifs avec poussées sur l’abdomen et le périnée, de sports à impact,
- de constipation chronique,
- de toux chronique,
- de port de charges...
- à la ménopause : la carence en hormones (œstrogènes) vient amplifier l’affaissement des tissus,
- au surpoids, à l’obésité,
- à des troubles neurologiques comme la paraplégie,
- à l’âge : la perte de collagène provoque l’affaissement des tissus et des muscles,
- à certaines pathologies génétiques
- à des antécédents de chirurgie pelvienne
Plus ces facteurs sont présents dans la vie d’une femme, plus le risque de descente d’organe est accru.
Les symptômes d’une descente d’organe
En général, le début d’un prolapsus n’est pas douloureux et, bien souvent, aucun symptôme n’indique son apparition. En revanche, lorsqu’elle se développe, la descente d’organe peut être accompagnée d’une gêne caractérisée par des sensations de lourdeur dans le bas de l’abdomen, de pesanteurs vaginales ou rectales, de douleurs lombaires, de boule vaginale, d’incontinence, d’infections urinaires, de difficultés pour aller à la selle, de gênes lors des rapports sexuels ou de difficultés pour insérer un tampon hygiénique.
Une descente d’organe peut parfois s’accompagner d’incontinence urinaire, en particulier lors d’une descente de la vessie.
En fonction de l’organe qui s’affaisse, les symptômes peuvent varier.
Pour le prolapsus sur la vessie, différents types de troubles urinaires peuvent apparaître parmi lesquels :
- La dysurie : on se force pour uriner.
- La miction en 2 temps : impression que la vessie n’est pas complétement vidée et besoin de retourner aux toilettes peu de temps après avoir uriné.
- La pollakiurie : on va uriner très souvent.
- L’incontinence par impériosités : les envies sont pressantes et peuvent être accompagnées de fuites.
- Des infections urinaires à répétition dû à la vidange de la vessie qui ne se fait pas correctement.
Les ressenties en cas de cystocèle sont variables :
- Sensation de boule au niveau de la vulve,
- Pesanteur, lourdeur du périnée
- Des envies pressantes et impérieuses d'uriner
- Le jet d'urine est faible et une sensation d'avoir mal vidé sa vessie persiste après.
Lorsqu’il y a prolapsus de l’utérus, les troubles peuvent prendre la forme :
- de sensations de pesanteur, de poids dans le bassin,
- d’impression qu’un tampon est resté dans le vagin,
- d’apparition d’une boule qui sort par le vagin,
- d’irritation et de saignements du col de l’utérus (lorsque l’irritation est très prononcée),
- de douleurs lors des rapports sexuels.
Pour le prolapsus sur le rectum, les principaux symptômes sont :
- la sensation et la présence d’une boule qui sort par le vagin,
- des sensations de pesanteur, de poids dans le vagin,
- la constipation ou l’impression de ne pas avoir vidé correctement le rectum. On doit parfois remonter la boule avec le doigt pour pouvoir déféquer. L’incontinence anale est toutefois assez rare.
Les solutions et traitements pour bien vivre avec un prolapsus
Bien que gênante et souvent très inconfortable, une descente d’organe n’est pas dangereuse pour la santé. Les solutions pour soulager les troubles - comme la rééducation périnéale et/ou la pose d’un pessaire - sont très efficaces, permettent de vivre plus sereinement et de retrouver la confiance en soi qu’on avait pu perdre au moment des premiers symptômes.
La détermination du type de prolapsus se fait le plus souvent grâce à des examens non douloureux tels que bilan urodynamique, échographie pelvienne et IRM.
Parlez-en à votre médecin, à votre gynécologue ou à votre sage-femme, qui pourra poser un diagnostic sur vos troubles et vous conseiller sur la meilleure solution adaptée à votre cas. Le port d'un pessaire en est une.
De nombreuses formes de pessaires existent, ce qui permet de les ajuster selon le type de prolapsus et de troubles associés (incontinence, par exemple).
Le pessaire le plus prescrit est le pessaire cube car il est souvent efficace sur tous types de prolapsus. Il adhére à la paroi vaginale par effet de succion et agit comme une voûte qui maintient les organes en place. C'est le professionnel de santé formé à l'utilisation de pessaire (sage-femme, gynécologue, urologue ou kinésithérapeute spécialisé en urologie) qui détermine le type et la taille de pessaire adapté à la pathologie de sa patiente.
Avant tout, plusieurs solutions sont préconisées pour éviter une descente d’organe, pour soulager premiers les troubles et traiter le prolapsus.
Il est possible d’éviter le prolapsus en adoptant certaines mesures de prévention :
- en rééduquant le plancher pelvien après les accouchements,
- en entraînant et en musclant régulièrement le périnée,
- en évitant les pressions abdomino-pelviennes : port de charges, toux, éternuements...
- en traitant la constipation,
- en perdant du poids.
Lorsque les premiers symptômes apparaissent, en cas de prolapsus modéré, il est conseillé de :
- pratiquer un renforcement périnéal c’est-à-dire une rééducation périnéale,
- d’adopter une bonne gestion des pressions abdomino-pelviennes qui permettent de diminuer le prolapsus et de ne plus être gênée,
- de porter un pessaire de façon ponctuelle et/ou momentanée (lors de la pratique d’un sport, lors d‘une activité en station debout ou impliquant le port de charges...)
- de modifier son hygiène de vie pour perdre du poids et traiter la constipation chronique...
Les organes ne remonteront pas mais seront maintenus en place.
Lorsque le prolapsus est plus avancé :
- le port d’un pessaire peut être continu (de plusieurs semaines à plusieurs mois) pour soulager de façon durable les différents troubles liés.
- la chirurgie : en général, elle consiste à poser des bandelettes pour une cystocèle lorsqu’il y a incontinence ou à supprimer l’excès de tissus qui s’est distendu et qui ne reprend pas en tonicité lorsqu’il y a une rectocèle ou une cystocèle sans incontinence.
Comment vivre avec un prolapsus ?
Toutes ces solutions visent à améliorer la qualité de vie des femmes atteintes de descente d’organe. Sachez qu’un prolapsus n’empêche pas les activités de la vie courante, ni la pratique sportive, ni l’activité sexuelle qui doit toutefois être « adaptée » afin d’éviter toutes douleurs lors des rapports.
Notez aussi qu’on peut vivre avec un prolapsus s’il n’est pas gênant et qu’une opération chirurgicale n’est pas obligatoire.
Plus d'infos sur le pessaire et le prolapsus sur ces articles de blog et pages conseils
- Le pessaire : pour soulager prolapsus et incontinence urinaire
- Prolapsus : pourquoi et comment utiliser un pessaire ?
- La rééducation périnéale permet-elle d’éviter un prolapsus ?



